© Sven Darmer
Genesen – nicht gesund: Wie es ist, einen schweren Verlauf von Covid-19 überlebt zu haben
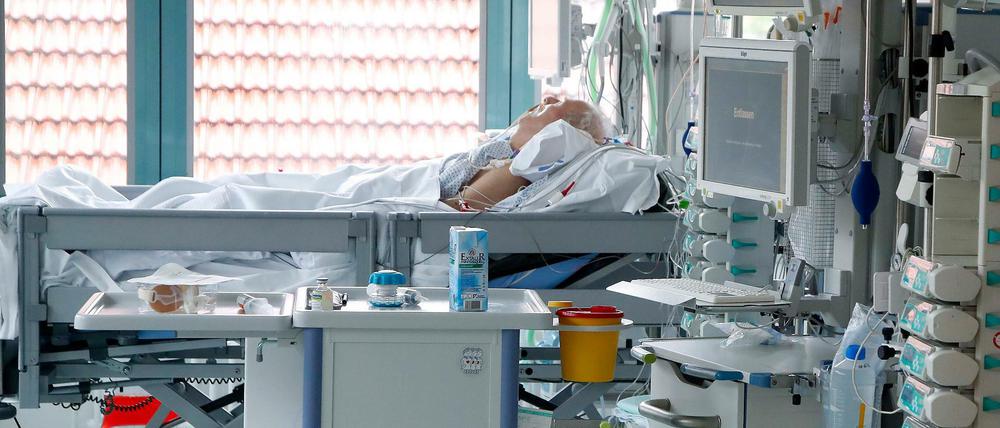
„Halb tot“ kam er in die Klinik, sagt sein Arzt. Nach Wochen auf der Intensivstation gilt Uwe Richter als „genesen“. Gesund ist er noch lange nicht.
Die Ärzte in der Rettungsstelle fragten ihn noch, ob er Raucher sei. „Nein“, antwortete Uwe Richter. „Zu Silvester aufgehört! Zum Glück!“ Dass sie ihn anschließend in einen Computertomographen geschoben haben, hat er nicht mehr mitgekommen. „Da war ich wohl schon weg.“
Richter sitzt, fünf Wochen später und 34 Kilo leichter, mit einem Kissen hinter dem Rücken in seinem Krankenbett. Er weiß sein Gewicht so genau, weil sie ihn erst am Morgen gewogen haben. „Die Schwestern sagen, dass die mich auf meinem Passfoto gar nicht wiederkennen“, sagt er.
Wochenlang im künstlichen Koma
Richter ist ein Mann mit freundlichem, schmalen Gesicht und grauen, kurzen Haaren, 61 Jahre alt. Er hat das hinter sich, was man einen schweren Verlauf von Covid-19 nennt. Und er ist bereit, davon zu berichten. So weit er das kann: Die lebensbedrohliche Phase seiner Krankheit verbrachte er im künstlichen Koma. Die Lücken füllen seine Ärzte und Pfleger.
Empfohlener redaktioneller Inhalt
An dieser Stelle finden Sie einen von unseren Redakteuren ausgewählten, externen Inhalt, der den Artikel für Sie mit zusätzlichen Informationen anreichert. Sie können sich hier den externen Inhalt mit einem Klick anzeigen lassen oder wieder ausblenden.
Ich bin damit einverstanden, dass mir der externe Inhalt angezeigt wird. Damit können personenbezogene Daten an Drittplattformen übermittelt werden. Mehr Informationen dazu erhalten Sie in den Datenschutz-Einstellungen. Diese finden Sie ganz unten auf unserer Seite im Footer, sodass Sie Ihre Einstellungen jederzeit verwalten oder widerrufen können.
„Sie müssen nur kurz vorbei kommen und sich persönlich beim Patienten vorstellen“, sagte Oberarzt Mirko Seidel, der im Unfallkrankenhaus Marzahn die Isolierstation „C 0“ leitet, tags zuvor am Telefon. Als wäre das keine große Sache auf einer Isolierstation.
["Alle, die hier sitzen, waren krank": In Friedrichshain hat sich fast eine gesamte Firma infiziert. So richtig erklären kann sich das keiner.]
„C 0“ liegt gleich hinterm Haupteingang rechts. Wichtiger Teil der Umbaumaßnahmen zur Seuchen-Station, wie sie intern sagen, war das Abschrauben der Türklinke. Jetzt kommt nur rein, wer hier arbeitet. Die Stimmung auf den Fluren steht im größtmöglichen Kontrast zu den Bildern der Krankenhausbehandlung von Covid-19-Patienten aus Bergamo, die sich eingebrannt haben. Auf „C 0“ sonnt sich eine Schwester am offenen Fenster, eine Ärztin isst an ihrem Schreibtisch eine Tütensuppe.
Zwei Paar Schutzhandschuhe übereinander
„Und wir schleusen uns jetzt zu Herrn Richter ein“, sagt Oberarzt Seidel. Er zieht sich einen Kittel aus grünem Vlies über den Kopf. Dasselbe Modell, das bei Amazon „Einweg-OP-Mantel“ genannt wird und „zurzeit nicht lieferbar“ ist. Dazu gibt es Vinyl-Handschuhe, von denen die Pfleger sicherheitshalber zwei Paar übereinander ziehen. Es handelt sich um die kleine Schutzmontur. Sogar die normale Papier-Maske darf man anbehalten.
["Wir werden behandelt wie Aussätzige": Was eine Berliner Familie mit glimpflichem Infektionsverlauf für Anfeindungen erlebte, lesen Sie hier.]
Wer „am Patienten arbeitet“, wie Seidel es ausdrückt, muss weitere Plastikschichten drüber ziehen. „Herr Richter?“, ruft er, während er die Tür zu dessen Krankenzimmer einen Spalt breit öffnet. In der Mitte des Raums, zwischen vielen Kabeln, die seinen Körper mit medizinischen Geräten verbinden, sitzt der Patient lächelnd in seinem Bett. „Wie geht es Ihnen heute?“, fragt Seidel. „Sehr gut, Herr Doktor!“, antwortet Richter schneidig.

© Sven Darmer
Noch immer wird ihm durch einen kleinen Schlauch zusätzlicher Sauerstoff in die Nase geblasen. In seinem Hals steckt eine Kanüle, für den Fall, dass er doch wieder beatmet werden muss. Er hat einen Aufsatz drauf bekommen. Seitdem kann er sprechen. „Normal klinge ich anders“, sagt Richter.
Ein langwieriger, einsamer Genesungsprozess
Durch eine Sonde in der Fingerkuppe wird ständig die Sättigung seines Bluts mit Sauerstoff gemessen. Über einen Venenzugang am Hals wird er alle zwei Tage ans Dialysegerät angeschlossen. „Wir entgiften seinen Körper weiter und hoffen, dass die Nieren dann wieder zu arbeiten beginnen“, sagt Seidel.
Empfohlener redaktioneller Inhalt
An dieser Stelle finden Sie einen von unseren Redakteuren ausgewählten, externen Inhalt, der den Artikel für Sie mit zusätzlichen Informationen anreichert. Sie können sich hier den externen Inhalt mit einem Klick anzeigen lassen oder wieder ausblenden.
Ich bin damit einverstanden, dass mir der externe Inhalt angezeigt wird. Damit können personenbezogene Daten an Drittplattformen übermittelt werden. Mehr Informationen dazu erhalten Sie in den Datenschutz-Einstellungen. Diese finden Sie ganz unten auf unserer Seite im Footer, sodass Sie Ihre Einstellungen jederzeit verwalten oder widerrufen können.
Es ist ein langwieriger, einsamer Genesungsprozess im kahlen Krankenzimmer. Richter darf selbst von seiner Familie nicht besucht werden, um auszuschließen, dass sie sich anstecken. „Besser hier“, sagt er in munterem Ton und zeigt Richtung Fenster in den Himmel über Marzahn, „als da oben!“
[Behalten Sie den Überblick über die Corona-Entwicklung in Ihrem Berliner Kiez. In unseren Tagesspiegel-Bezirksnewslettern berichten wir über die Krise und die Auswirkungen auf Ihre Nachbarschaft. Kostenlos und kompakt: leute.tagesspiegel.de.]
Uwe Richter war in der DDR stellvertretender Küchenleiter im Speiselokal „Mahlsdorfer Tor“. Seit der Wende arbeitet er im öffentlichen Dienst – was genau, darf er nicht sagen, es handelt sich um einen sicherheitsrelevanten Bereich. „In meinem ganzen Berufsleben habe ich keine drei Monate gefehlt. Ich war eigentlich immer gesund!“ Am letzten Wochenende im März habe er sich plötzlich schlapp gefühlt. Sein Sohn, von Beruf Altenpfleger, der sonntags anrief, brachte als erster Covid-19 ins Spiel. „Der hat mit mir geschimpft: Vater, geh' zum Arzt!“
Er ging noch zu Fuß zum Hausarzt. Der rief den Krankenwagen
Am Montag um acht lief Richter zu Fuß zu seinem Hausarzt, der bei ihm um die Ecke in Hellersdorf sitzt. Bevor die Praxis öffnete, stand er vor der Tür. Der Arzt nahm einen Abstrich, in der Praxis fühlte Richter sich plötzlich schlechter, rang um Atem, Arzt und Helferinnen, die ihn gut kennen, waren über seinen Zustand besorgt. Der Hausarzt rief einen Krankenwagen, mit dem er mit Blaulicht ins Unfallkrankenhaus Marzahn gefahren wurde. „Man unterschätzt das!“, sagt Richter.
Seine letzten Erinnerungen hat er an die Rettungsstelle: Dort wurde er von „einem Haufen von Ärzten“ umringt.
© Sven Darmer
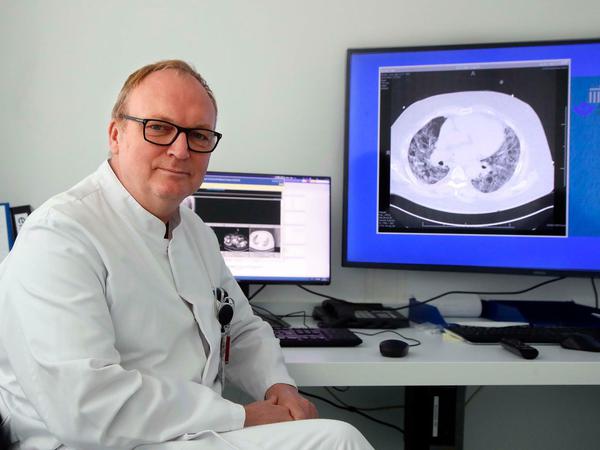
Die Intensivstation extra für Covid-Patienten, auf die Richter gebracht wurde, liegt im Stockwerk drüber. Oberarzt Hans-Joachim Janssen, Anästhesist und Notfall-Mediziner, der normalerweise viel mit dem Rettungshubschrauber unterwegs ist, leitet die Station. Mit übereinandergeschlagenen Beinen sitzt er im Konferenzraum. Neben sich ein Monitor mit einem CT-Bild: Richters Lunge. „Typisch für Covid-19 sind die milchglasartigen Trübungen“, erklärt er. Entzündete Stellen, an denen die Lunge keinen Sauerstoff mehr aufnehmen kann. Richters Lunge ist auf dem CT fast ganz weiß. „Eindrucksvoll“, sagt Janssen.
Sofortige Beatmung
„Halb tot“ habe er Uwe Richter damals in Empfang genommen, erinnert er sich. „Dabei konnte man sich noch mit ihm unterhalten!“ Man glaubt zu hören, dass Janssen unter seiner Maske schmunzelt.
Er unterläuft das Klischeebild des ständig unter Strom stehenden Rettungsarztes und gibt sich betont gelassen. Das Besondere an Covid-19-Patienten sei, erklärt er, dass sie sich mitunter subjektiv nicht schlecht fühlten, während ihr körperlicher Zustand „fürchterlich“ sei.
Empfohlener redaktioneller Inhalt
An dieser Stelle finden Sie einen von unseren Redakteuren ausgewählten, externen Inhalt, der den Artikel für Sie mit zusätzlichen Informationen anreichert. Sie können sich hier den externen Inhalt mit einem Klick anzeigen lassen oder wieder ausblenden.
Ich bin damit einverstanden, dass mir der externe Inhalt angezeigt wird. Damit können personenbezogene Daten an Drittplattformen übermittelt werden. Mehr Informationen dazu erhalten Sie in den Datenschutz-Einstellungen. Diese finden Sie ganz unten auf unserer Seite im Footer, sodass Sie Ihre Einstellungen jederzeit verwalten oder widerrufen können.
Es sei vorgekommen, dass ein Patient noch auf dem Bett saß und am Handy spielte, und er ihm eröffnen musste, dass seine Sauerstoffwerte im Blut so schlecht seien, dass er für 14 Tage intubiert werden müsse. „Das ist schon belastend für alle Beteiligten.“
[Über die Corona-Entwicklungen speziell in Berlin halten wir Sie an dieser Stelle auf dem Laufenden]
Bei Richter stand die Notwendigkeit der Beatmung sofort außer Frage. Janssen hat ihm noch erklärt, was er vorhatte, auch wenn er bezweifelte, dass er zu ihm durchdrang. „Herr Richter, Ihre Blutgase sind nicht gut. Wir müssen Ihnen bei der Atmung helfen und dafür machen wir jetzt für Sie eine Narkose.“ Anschließend erstellten Janssen und seine Kollegen routinemäßig, wenn man das beim fünften Patienten schon so sagen kann, ein Ultraschall von Richters Lunge und seinem Herzen. „Dabei stellten wir fest: Die linke Herzkammer pumpt nicht gut.“
Fast jeder Dritte stirbt
Aus seinen Laborwerten war abzulesen, dass seine Nieren ausgesetzt hatten. „Die Chancen, dass er das nicht überleben könnte, waren hoch“, sagt Janssen. Etwa 30 Prozent der Corona-Patienten auf Berlin-Brandenburgs Intensivstationen sterben. Auf Janssens Station sind bisher alle durchgekommen.
Janssen verordnete die „Lagerungstherapie“ – der „Corona-Klassiker“. Noch am selben Nachmittag wuchteten drei Pfleger und ein Arzt Uwe Richter auf den Bauch und am nächsten Morgen zurück auf den Rücken. Fünf Tage lang ging das so.
Janssen steht auf. Er muss jetzt weiter zur täglichen Tele-Visite mit Ärzten der Charité. Dabei stellen sie den Kollegen ihre Patienten vor, nicht leibhaftig, sondern deren Ultraschallbilder oder Blutgaswerte. Ein kollegialer Austausch über die Facetten der Krankheit, die für alle neu sei, sagt Janssen. Man begleitet ihn noch ein Stück durch die Station, in der Uwe Richter zwei Wochen im Koma lag.
Empfohlener redaktioneller Inhalt
An dieser Stelle finden Sie einen von unseren Redakteuren ausgewählten, externen Inhalt, der den Artikel für Sie mit zusätzlichen Informationen anreichert. Sie können sich hier den externen Inhalt mit einem Klick anzeigen lassen oder wieder ausblenden.
Ich bin damit einverstanden, dass mir der externe Inhalt angezeigt wird. Damit können personenbezogene Daten an Drittplattformen übermittelt werden. Mehr Informationen dazu erhalten Sie in den Datenschutz-Einstellungen. Diese finden Sie ganz unten auf unserer Seite im Footer, sodass Sie Ihre Einstellungen jederzeit verwalten oder widerrufen können.
Zwischen Flur und Krankenzimmern befinden sich gläserne Schleusen, in denen Unterdruck herrscht, damit keine Viren nach draußen dringen. Dahinter liegen die Patienten, die aussehen, als würden sie friedlich schlummern und doch um ihr Leben kämpfen. Zehn sind zurzeit auf der Station. Der Älteste ist 81 und der Jüngste 26, ohne Vorerkrankungen. Es muss seltsam sein, als Arzt vor allem mit Bewusstlosen zu tun zu haben. „Als Anästhesist bin ich das gewohnt“, sagt Janssen.
Besser hier als sonst wo in der Klinik
Der Intensivpfleger Wolfram Lamm hat Uwe Richter in einer Nachtschicht in der Karwoche kennengelernt. Richter war einer von zwei Patienten im künstlichen Koma, die ihm zugeteilt waren. Lamm hat sich bei ihm vorgestellt. „Patienten, die nicht bei Bewusstsein sind, berühre ich erst leicht an der Schulter“, erklärt er. „Dann habe ich gesagt: ,Herr Richter, schönen guten Abend. Ich bin der Herr Lamm.’“
Pfleger wie Lamm sind es, die im direkten Kontakt zu Covid-19-Patienten stehen und damit auch das größte Risiko tragen, sich anzustecken. Einige Kollegen von ihm haben sich aus Laminierfolie Visiere fürs ganze Gesicht gebastelt. Er selbst hat sich eines privat bestellt.
[Die Coronavirus-Krise ist auch für die Politik eine historische Herausforderung. Jeden Morgen informieren wir Sie, liebe Leserinnen und Leser, in unserer Morgenlage über die politischen Entscheidungen, Nachrichten und Hintergründe. Zur kostenlosen Anmeldung geht es hier.]
Seine Frau hatte anfangs Ansteckungsangst. Das hat er daran gemerkt, dass sie ihn nicht küssen wollte. Lamm lacht. Dabei hält er es für sicherer, mit Schutzausrüstung auf der Covid-Station zu arbeiten als sonstwo im Krankenhaus ohne, wo unentdeckte Corona-Fälle liegen können.
„Die Arbeit unter so vielen Lagen ist beschwerlich“, sagt Lamm. „Die Gummis der FFP2-Masken ziehen hinter den Ohren.“ Und manchmal ist er stundenlang mit Patienten beschäftigt – wie mit Richter am zweiten Abend.
Eine bakterielle Infektion
Wolfram Lamm war aufgefallen, dass Uwe Richters Hände marmoriert waren, und er leicht fieberte. Ein Anzeichen für eine bakterielle Infektion, wie sie sich immungeschwächte Patienten auf Intensivstationen häufig einfangen. Das Standardprozedere ist, dass alle Zugänge getauscht werden, weil sie Quelle der Infektion sein könnten. „Eine langwierige Arbeit“, sagt Lamm.
In der Woche drauf hatte sich Richters Lunge so weit regeneriert, dass er kein Beatmungsgerät mehr brauchte. Danach haben sie ihn „langsam“ aufwachen lassen, so drücken sie es auf der Intensivstation aus. Die Medikamente, die ihn ins künstliche Koma versetzten, wurden nach und nach runterdosiert. „Sonst ist es wie ein Entzug“, erklärt Lamm.
Seit einem Jahr macht Lamm eine Weiterbildung zum Atmungstherapeuten. Dabei geht es auch um diese Aufwachphase, die oft mehrere Tage dauert. Ziel ist, den Patienten möglichst sacht davon zu entwöhnen. Denn wem über eine gewisse Zeit eine Maschine mit Überdruck Luft in die Lungen bläst, der verlernt es, selbst zu atmen. Richter atmete tagsüber schon eigenständig, wurde aber nachts noch ans Beatmungsgerät angeschlossen.
„Mein Gesicht war aufgeplatzt“
Hier setzt die Erinnerung von Uwe Richter wieder ein. „Ich habe – weit entfernt – Stimmen gehört, die ich nicht zuordnen konnte“, sagt er. Den ersten Satz, den er bewusst wahrnahm, lautete: „Herr Richter, Sie können die Augen aufmachen. Sie sind jetzt wieder da.“ Wer das gesagt hat, weiß er nicht. Erst langsam sei er wieder zu sich gekommen. Panik, keine Luft zu bekommen, wie manche Patienten es geschildert haben, hatte er nie. Ein Pfleger habe ihn angeleitet, richtig zu atmen: „Tief durch den Bauch, die Lunge durchlüften – ohne Hektik.“

© Sven Darmer
Er war zwar über den Berg, aber noch immer stark lädiert. „Mein Gesicht war aufgeplatzt“ – eine Druckstelle vom Liegen. „Tat nicht weh“, sagt er. Bewegen konnte er sich kaum, denn seine Muskeln hatten sich zurückgebildet. Wolfram Lamm war es, der ihn in seiner Schicht auf die Bettkante setze. „Schon ein gutes Gefühl, aber für mich Schwerstarbeit!“, sagt Richter.
Als erstes hat er seine Frau angerufen
Damals konnte er noch nicht sprechen, weil er einen Luftröhrenschnitt hatte. „Die Pfleger haben von meinen Lippen abgelesen.“ Uwe Richter ist zwar ein besonders schwerer Covid-19-Fall, sonst aber ein besonders unkomplizierter Patient. Auch dass seine einzigen menschlichen Kontakte Vermummte waren, störte ihn nicht. „Die sind hier so nett zu mir!“
Nachdem er seinen Sprechaufsatz für die Kanüle im Hals bekommen hatte, durfte sein Sohn schließlich sein Handy in der Station vorbeibringen. Als erstes hat er seine Frau angerufen. Die war auch positiv getestet, aber ohne Symptome. Wir beide, sagt er, haben am Telefon geweint.
In der Woche darauf konnte Richter von der Intensivstation auf die Normalstation verlegt werden. Dort bekam er gleich wieder leichtes Fieber. Ihm wurden wieder alle Zugänge ausgetauscht, und das Fieber ging zurück. Auf der Normalstation wurde er zweimal negativ auf Covid-19 getestet. Damit ist er von Corona genesen.
Empfohlener redaktioneller Inhalt
An dieser Stelle finden Sie einen von unseren Redakteuren ausgewählten, externen Inhalt, der den Artikel für Sie mit zusätzlichen Informationen anreichert. Sie können sich hier den externen Inhalt mit einem Klick anzeigen lassen oder wieder ausblenden.
Ich bin damit einverstanden, dass mir der externe Inhalt angezeigt wird. Damit können personenbezogene Daten an Drittplattformen übermittelt werden. Mehr Informationen dazu erhalten Sie in den Datenschutz-Einstellungen. Diese finden Sie ganz unten auf unserer Seite im Footer, sodass Sie Ihre Einstellungen jederzeit verwalten oder widerrufen können.
Sein Entlassungstermin ist verschoben
Was im Fall von Covid-19 nicht heißt, dass ein Patient gesund ist. Mit einer Physiotherapeutin lernt Richter, wieder zu gehen. Seine Muskeln sind durch das künstliche Koma erschlafft. In der übernächsten Woche sollte er in die Reha verlegt werden. Dort würde er seine Frau wiedersehen dürfen.
Bei einem zweiten Gespräch in dieser Woche, seiner siebten im Unfallkrankenhaus Marzahn, erzählt Richter, dass eine bakterielle Infektion wieder aufgeflammt und sein Entlassungstermin erstmal verschoben sei. „Ich hab' Geduld. Kein Stress!“ Seine Ärzte rechnen mit einer Rekonvaleszenzzeit von drei Monaten. Ob seine Nieren wieder normal zu arbeiten anfangen, ist möglich, aber nicht sicher.
Richter sitzt trotzdem gut gelaunt im Bett seines Isolierzimmers – erleichtert, überlebt zu haben. Sorgen, so sagt er zumindest, trieben ihn zurzeit nicht um. „Ich habe das Schlimmste überstanden. Den Rest überstehe ich auch noch.“
- showPaywall:
- false
- isSubscriber:
- false
- isPaid:
- showPaywallPiano:
- false