
© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Potsdams Corona-Front: „Wir hoffen, dass uns Omikron nicht überrollt“
Mehr als 580 Covid-Patienten sind im Potsdamer Bergmann-Klinikum in diesem Jahr schon behandelt worden, 160 von ihnen auf der Intensivstation. Wie ist die Lage im Krankenhaus mitten in der vierten Welle? Ein Besuch vor Ort.
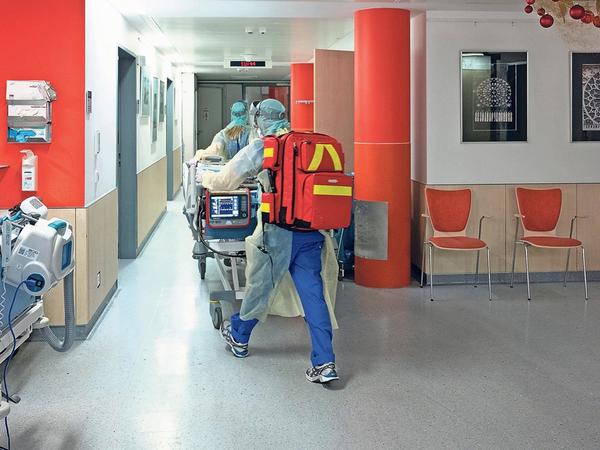
Potsdam - Noch ist es auf der E1 ganz still. Keine Maschine piept, kein Kittel raschelt. Die Wagen voller Schutzausrüstung für das Personal, Masken, Handschuhe, Hauben, stehen ordentlich aufgereiht im Flur. Der Boden glänzt frisch gebohnert. Am Tresen lehnt Jana Wricke. Sehr bald, sagt sie, werden die ersten Patienten da sein. Schwer erkrankt an Covid, intensivpflichtig. Sie werden vermutlich aus dem Süden Brandenburgs, wo es keine Versorgung mehr für sie gibt, ins Potsdamer „Ernst von Bergmann“-Klinikum gebracht.
Doch auch hier sind die regulären zehn Corona-Intensivbetten belegt. Jetzt muss die Infektiologie, die E1, als Intensivstation herhalten. Wricke leitet die Pflege auf dieser Station, sie hat sechs Zimmer vorbereiten lassen, neben jedem Bett ein Beatmungsgerät. „Aber wir können schnell hoch auf zehn“, sagt sie. Für Wricke, eine schlanke Frau mit wachen, braunen Augen, ist es ein Deja-Vu. Schon in den Monaten zuvor waren zeitweise so viele Covid-Patienten zu versorgen, dass die E1 zur Intensivstation umgewandelt werden musste. Und jetzt, in der vierten Welle, von der sie im Klinikum gehofft hatten, dass es sie nie geben würde, ist es wieder so weit.

© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Klinik bereitet sich auf den Extremfall vor
Doch Wricke und ihre Stellvertreterin Anja Huster wissen nicht nur, welche Anstrengungen jetzt auf sie zukommen. Sie wissen auch, dass es womöglich noch einmal schlimmer kommen könnte als alles, was sie bisher mit Corona erlebt haben. Der Grund ist Omikron. Die neue Corona-Variante, die für explosionsartige Neuinfektionsraten sorgt, extrem ansteckend ist, wird sich auch in Deutschland ausbreiten – daran zweifelt im Bergmann-Klinikum niemand mehr. „Omikron, das ist Hoffen und Bangen“, sagt Wricke. „Wir hoffen, dass es uns nicht überrollt. Wir hoffen auf milde Verläufe. Triage ist der Worst Case. Wir hoffen, es kommt nicht dazu.“
In der Klinikleitung hofft man auch – und bereitet doch alles für den Extremfall vor. Wie schnell der eintreten kann, zeigt sich bereits: Die Niederlande gingen am gestrigen Sonntag in einen strengen Lockdown. Vor allem soll der Druck auf die Kliniken gemindert werden. In London meldeten sich Hunderte Krankenhausmitarbeiter arbeitsunfähig, weil sie mit Omikron infiziert sind. Die Stadt erklärte den Katastrophenfall. „So geht es los. Omikron wird zu massiven krankheitsbedingten Arbeitsausfällen führen. Auch in essenziellen Berufsgruppen“, twitterte am späten Freitagabend der Virologe Christian Drosten, Leiter des Instituts für Virologie an der Berliner Charité.

© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Wer soll die schwer kranken Covid-Patienten versorgen, wenn das Personal mit Corona zuhause liegt? Wenn die Zahl der Neuinfektionen in die Höhe schießt wie in Dänemark – wer soll die vielen neuen Corona-Patienten behandeln, die dann vermutlich in die Klinik müssen? Wie rüstet sich ein Krankenhaus wie das Bergmann-Klinikum, das normalerweise 1000 Betten betreibt und rund 2700 Mitarbeiter hat, für eine solche Krise?
Fünfte Welle könnte die Krankenhäuser Mitte Januar erreichen
„Aktuell ist die Lage stabil, Stand jetzt sollten wir mit unseren Vorkehrungen über Weihnachten und den Jahreswechsel kommen“, sagt Klinikumschef Hans-Ulrich Schmidt, der auch am vierten Advent das Handy immer parat hat. „Doch wir bereiten uns vor – auf alles.“ Modellierungen zeigten, dass eine fünfte Welle die Krankenhäuser hier Mitte, Ende Januar erreichen könnte. Tatsächlich aber kann derzeit niemand verlässlich vorhersagen, wie schnell Omikron sich verbreitet, wie viele Menschen ins Krankenhaus müssen.
[Wenn Sie aktuelle Nachrichten aus Potsdam und Brandenburg live auf Ihr Handy haben wollen, empfehlen wir Ihnen unsere App, die sie hier für Apple und Android-Geräte herunterladen können.]
Deshalb wurde bereits am Freitag der Aufsichtsrat des kommunalen Konzerns zur Lage informiert, hat der Bergmann-Krisenstab beraten, Konzepte verabschiedet, sagt Schmidt. Dazu gehört, das „Tandemkonzept“ hochzufahren. Dabei werden Mitarbeiter anderer Bereiche auf den Covid-Stationen trainiert. Diese „Reservetruppen“ sollen übernehmen, falls es Not tut. Fertig und beschlossen sei auch das Triage-Konzept des Bergmann-Klinikums, so Geschäftsführer Schmidt. Jeder wünsche sich, es nie anzuwenden – doch es müsse klar sein, nach welchen Regeln Ärzte und Pflegekräfte im äußersten Fall handeln, wenn nicht mehr alle Menschen medizinisch versorgt werden können. Wenn sie entscheiden müssen, wer gerettet wird und wer nicht.
Alle planbaren Eingriffe wurden heruntergefahren
Eine Triage, sagen manche, gebe es in Wahrheit jetzt schon. Alle planbaren Eingriffe im Bergmann wurden bereits heruntergefahren. Wer ein Intensivbett bekommen kann, wenn er nicht Corona hat, sondern beispielsweise nach einer schweren Krebsoperation versorgt werden muss, wird im Einzelfall entschieden. „Uns blutet das Herz, wenn OPs für Tumorpatienten verschoben werden müssen“, sagt Jana Wricke, die Pflegechefin der E1. Mit dem Fakt, dass gut 80 Prozent der Covid-Intensivpatienten im Potsdamer Klinikum ungeimpft sind, gehen Wricke und ihre Kolleginnen und Kollegen unterschiedlich um. Wricke sagt: „Das ist wie betrunken Auto fahren – wer zu uns kommt, ist gestraft genug.“
© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Doch es sind nicht wenige Patienten, denen die Einsicht, dass eine Impfung die schlimmsten Verläufe mit größter Wahrscheinlichkeit verhindert, selbst im Intensivbett fehlt. Erst am Vortag, sagt Anke Reibetanz, habe sie so einen Fall gehabt. Reibetanz ist als Oberärztin auf der Covid-Intensivstation E3 im Einsatz, seit Beginn der Pandemie schon. Der Patient sei ein Corona-Leugner gewesen, „er glaubt das nicht, was soll das alles“, habe er gesagt. Die invasive Beatmung, die einzige Möglichkeit, das durch Covid verursachte Lungenversagen zu überleben, habe er abgelehnt. Und sei verstorben.
Es sei „emotional schwierig“, sagt Oberärztin Reibetanz, mit der Ungerechtigkeit zwischen Geimpften und Ungeimpften klar zu kommen. Sie steht auf dem Flur ihrer Intensivstation, gerade schieben Sanitäter im Vollschutz einen neuen Patienten auf die Station. Von dem bewusstlosen Mann sieht man nur ein Büschel graues Haar. Reibetanz, eine kleine, drahtige Frau mit Pferdeschwanz, spricht sehr kontrolliert, trotz aller Emotionen.

© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Frust über Ungeimpfte ist groß
Michael Oppert macht sich diese Mühe nicht. Der Mann ist Chefarzt der Klinik für Notfall- und Internistische Intensivmedizin, er leitet die Potsdamer Covid-Stationen. „Es ist furchtbar, es ist richtig schrecklich“, bricht es aus Oppert heraus, wenn man ihn nach der Lage fragt. Die Belastung sei enorm, der Frust über die vielen, die sich nicht gegen Corona impfen lassen, „obwohl die Impfung klasse ist, es vermutlich kaum eine besser untersuchte Impfung gibt“, sei wahnsinnig groß. Dass wegen der Ungeimpften kein Bett frei sei für andere, die es dringend brauchen, „da denkt man sich, das kann doch nicht wahr sein“, so der Chefarzt: „Das macht einen völlig fertig, das lässt einen an Menschheit und Beruf zweifeln.“
Ärzte und Pflegekräfte seien maximal gefordert: „Wir haben hier auf der Intensiv Not-Sectios machen müssen an Schwangeren“, schildert Oppert, schwerst an Covid erkrankte Mütter wurden von ihren Kindern entbunden, um die Babys zu retten. „Schwangere hier haben ein 15 bis 20 Prozent höheres Sterberisiko“, sagt der Chefarzt. Doch, und so gibt es immerhin auch Gutes im Schrecken der Pandemie, die fünf Frauen haben überlebt, ihre Kinder sind gesund.

© Klinikum Ernst von Bergmann
„Das Virus scheint etwas am Gehirn zu tun“
Covid gibt auch Rätsel auf. Oberärztin Reibetanz sagt, sie seien nach wie vor verblüfft, dass schwer Erkrankte, die wegen des Befalls der Lunge dramatisch unterversorgt mit Sauerstoff sind, klar sprechen könnten. Sie merkten den Sauerstoffmangel kaum.
[Was ist los in Potsdam und Brandenburg? Die Potsdamer Neuesten Nachrichten informieren Sie direkt aus der Landeshauptstadt. Mit dem Newsletter Potsdam HEUTE sind Sie besonders nah dran - immer freitags. Hier geht's zur kostenlosen Bestellung.]
„Das Virus scheint etwas am Gehirn zu tun“, sagt Chefarzt Oppert. Dafür spreche auch der massive Aufwand, der nötig sei, um die Intensivpatienten zu sedieren – sie in ein tiefes künstliches Koma zu versetzen, ohne das die invasive Beatmung nicht möglich wäre. „Wir brauchen bis zu fünf Narkosemittel“, so Oppert, bei normalen Intensivpatienten reiche meist eines. „Es ist Wahnsinn, was die Körper wegstecken“, sagt Oberärztin Reibetanz.
Die Überlebenschancen sind gestiegen
160 Covid-Intensivpatienten wurden im Bergmann-Klinikum von Januar bis Ende November behandelt, durchschnittlich zwölf Tage lang. Konkret heißt das: Manche sterben nach zwei, drei Tagen, die anderen liegen drei, vier Wochen an der Beatmung. Die Chance, das zu überleben, ist gestiegen: In der dritten Welle sei rund ein Drittel der Intensivpatienten gestorben, jetzt sei es etwa ein Viertel, sagen die Ärzte. Auch die offiziellen Statistiken spiegeln dies: Die Mortalität aller Covid-Patienten im Bergmann lag laut Klinikum in der dritten Welle von März bis Ende Juli bei 18,6 Prozent, in der vierten Welle bislang bei 11,6 Prozent.
© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Chefarzt Oppert ist merkbar angespannt, er redet schnell. Die Unberechenbarkeit der Lage scheint sich auch in seinen Augen zu finden, die kaum still stehen. Während Judith Mack, die Stationsleitung Pflege der E3, den Schutz anlegt, um einen Covid-Intensivpatienten zu versorgen, und durch die gläserne Tür verschwindet, berichten Chefarzt und Oberärztin, wie „unglaublich anstrengend“ diese Arbeit ist: Die oft übergewichtigen Patienten an den Beatmungsgeräten müssen regelmäßig in Bauchlage gebracht werden, weil dies eine bessere Durchlüftung und Durchblutung der Lunge erzeugt.
Einen 100, vielleicht 120 Kilogramm schweren, betäubten Menschen zu drehen, sei schwierig und erfordere maximale Konzentration. Vier oder fünf Pflegekräfte und Ärzte müssen dies gemeinsam tun, dabei darauf achten, dass keiner der lebenserhaltenden Schläuche verrutscht, dass Nase oder Ohren keine Druckstellen bekommen, dass der Bauch nicht aufliegt, sondern schwebt.

© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Längst ist bekannt, dass in der vierten Welle nicht nur die Intensivbetten knapp sind, sondern vor allem die Menschen, die die Patienten darin versorgen können. Zehn bis 15 Prozent weniger Betten seien am Netz, weil erschöpfte Pflegekräfte den Beruf verlassen haben. Chefarzt Oppert sagt: „Das ist das einzige, was ich Corona abgewinnen kann: Es hat die Wichtigkeit der Pflegenden, die vorher unter die Räder gekommen waren, wo Stellen abgebaut wurden, klar offengelegt.“ Es sei „am falschen Ende gespart worden und das fällt uns jetzt mit Karacho auf die Füße“.
Wie lange kann eine Pflegekraft die Covid-Strapazen aushalten? Oberärztin Reibetanz sagt, auch auf ihrer Station seien Kollegen gegangen, für die klar war: „Es geht einfach nicht mehr.“ Doch es seien möglicherweise nicht so viele gewesen wie anderswo, „denn das Team hilft viel, wir haben eine gute Struktur, man kann sich verlassen“.
Noch kein Omikron-Fall am Bergmann-Klinikum
Noch ist kein Covid-Patient im Klinikum mit der Omikron-Variante infiziert, sagt Tillmann Schumacher. Der groß gewachsene Mann mit der runden, schwarzrandigen Brille ist Infektiologie-Oberarzt, er leitet die Covid-Normalstation E2, 28 Betten, Donnerstagmorgen sind davon 24 belegt. Auch hier gilt: „Corona macht müde.“ Festen Grund unter den Füßen, wie Schumacher es nennt, „haben wir in den letzten zwei Jahren nicht wieder bekommen“. Er ruft am Computer die medizinischen Daten der aktuellen Covid-Patienten auf. Hinter fast allen, die auf der Normalstation liegen, steht eine Eins, Zwei oder Drei. Sie sind einmal, zweimal oder dreimal geimpft, meist haben sie „Covid plus“, wie es hier heißt – eine schwere Erkrankung und Corona.

© Ottmar Winter
Eine von ihnen ist Frau Schuster, die ihren richtigen Namen nicht in der Zeitung lesen möchte. Sie wohnt Am Stern, ist 78 Jahre alt, hat ein Lungenleiden. Seit sechs Tagen ist sie auf der Covid-Station, seit ihre Tochter den Rettungsdienst gerufen hatte, als klar wurde, dass ihre zweifach geimpfte Mutter sich nicht nur einfach erkältet hatte. „Mir ging es hundsmiserabel“, sagt die kleine Frau mit kurzem Haar und Brille, die auf ihrem Krankenhausbett sitzt. „Ich war so platt.“
Das Fieber sei auf über 40 gestiegen. Als ihr bewusst wurde, dass sie Covid hat, sei ihr „schon anders“ geworden. Doch nun gehe es ihr zum Glück besser. Sie soll entlassen werden, allerdings mit einem „Iso-Transport“, sie ist weiter infektiös. Das heißt Quarantäne. „Zu Weihnachten“, sagt sie. „Ich würde doch so gern meine Familie, meine Enkel sehen.“ Frau Schuster steigen Tränen in die Augen.
„Der Job kann sehr, sehr viel geben“
Es sind solche Momente, in denen Martin Krause da sein will für seine Patienten. So viel wie er lächelt an diesem Vormittag auf der Covid-Station wohl keiner unter seiner Maske. Krause ist 35 Jahre alt, normalerweise leitet er die Pflege in der Augenklinik. Schon in der dritten Welle war er auf der Covid-Station im Einsatz, das Virus erwischte auch ihn.

© Stefanie Siefke/Klinikum „Ernst von Bergmann“
Trotzdem will er vor allem eines nicht: Dass nur zu lesen ist, wie schwierig sein Beruf sei. Denn Nachwuchs werde dringend gebraucht. „Der Job kann sehr, sehr viel geben“, so Krause. Es sei schön, Menschen zu begleiten, die wieder gesund werden.
Und jene, bei denen es nicht so ist? Im Frühjahr, als auch auf der Covid-Normalstation viele Patienten starben, sei ein alter Herr eingeliefert worden, ein Pfarrer. Krause sagt: „Egal, wie gut wir uns um ihn gekümmert haben, sein Verlauf wurde immer schlechter.“ Als der Pfarrer starb, war Krause im Dienst, konnte bei ihm sein bis zuletzt. Dafür, sagt der Pfleger, sei er dankbar. Eine Sterbekultur ist ihm wichtig, im Team offen darüber zu reden. Er sei nicht religiös, aber wenn ein Patient stirbt, helfe ihm ein Ritual: „Ich mache immer das Fenster auf, damit die Seele entweichen kann.“
Und Omikron? „Ich hoffe, dass wir es wieder schaffen, Herr der Lage zu sein“, sagt Krause. Alle seien deutlich routinierter geworden, vieles funktioniere besser. Doch letztlich müsse man auch die nächste Welle so annehmen, wie sie kommt. „Das Gute ist, dass wir es nicht wissen.“ Damit hat er vermutlich Recht.
- showPaywall:
- false
- isSubscriber:
- false
- isPaid:
- showPaywallPiano:
- false